Rau bám mép là gì? Giải thích chuyên sâu và hệ quả cần biết
Rau bám mép là tình trạng tiềm ẩn nguy cơ băng huyết, ảnh hưởng sức khỏe mẹ và bé. Hiểu đúng nguyên nhân, triệu chứng và cách xử lý để thai kỳ an toàn.
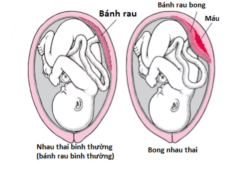
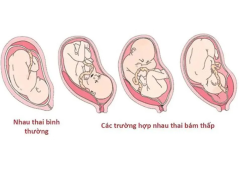
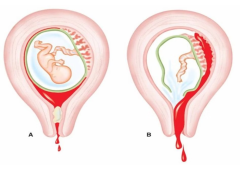
Rau bám mép (nhau bám mép) là tình trạng một phần mép của bánh nhau nằm sát hoặc che lấn vào cổ tử cung (cổ tử cung chưa mở). Về mặt giải phẫu, đây được xem là dạng “nhau tiền đạo” ở mức độ nhẹ hơn nhưng lại có ý nghĩa cảnh báo: khi cổ tử cung bắt đầu xóa mở trong chuyển dạ, mép bánh nhau có thể hiện ra, gây chảy máu, cản trở lối ra của thai và tăng nguy cơ biến chứng sản khoa.
Tình trạng này không chỉ là vấn đề cục bộ của bánh nhau: sự hiện diện của rau ở vùng dưới tử cung làm tăng khả năng chảy máu bất ngờ, tăng nguy cơ sinh non, thiếu máu mẹ, suy thai, và trong một số trường hợp buộc phải mổ lấy thai cấp cứu. Vì vậy phát hiện sớm và quản lý đúng là then chốt để bảo vệ sức khỏe Mẹ và Bé.
Theo Tiến sĩ Nguyễn Xuân Xã – giảng viên Y học cổ truyền Trường Đại học Lương Thế Vinh, rau bám mép là vấn đề cần được phát hiện sớm qua siêu âm thai định kỳ. Khi phát hiện nhau bám thấp hoặc bám mép, mẹ bầu tuyệt đối không nên chủ quan. Việc tuân thủ lịch khám thai, nghỉ ngơi hợp lý và theo dõi sát từ bác sĩ sản khoa là yếu tố then chốt giúp giảm nguy cơ biến chứng nguy hiểm.
Cơ chế sinh bệnh và yếu tố nguy cơ
Nguyên nhân chính yếu là vị trí làm tổ của phôi. Nếu phôi làm tổ thấp trong lòng tử cung, phần rau phát triển ở đoạn dưới và không “trượt” lên đáy khi tử cung giãn lớn dần. Ngoài yếu tố vị trí làm tổ, nhiều yếu tố làm tăng nguy cơ rau bám mép hoặc rau tiền đạo:
- Tiền sử mổ lấy thai, nạo hút buồng tử cung: sẹo tử cung làm thay đổi lớp nội mạc, tạo điều kiện cho bánh nhau bám thấp.
- Nạo phá thai, can thiệp buồng tử cung nhiều lần.
- Tuổi mẹ cao (≥35 tuổi), đa thai, thai nhiều lần.
- U xơ tử cung, dị dạng tử cung.
- Hút thuốc, sử dụng cocaine — những yếu tố làm thay đổi tưới máu tử cung.
Mối quan hệ giữa tiền sử mổ lấy thai và rau bám mép/rau tiền đạo là mối liên hệ quan trọng trong sản khoa hiện đại. Số lần mổ càng nhiều, nguy cơ nhau bám bất thường và biến chứng như nhau bám sâu (placenta accreta) càng tăng.
Biểu hiện lâm sàng và chẩn đoán: khi nào phải lo?
Triệu chứng điển hình nhất là ra máu âm đạo không đau, có thể xuất hiện đột ngột hoặc từng đợt, thường trong 3 tháng giữa tới 3 tháng cuối thai kỳ. Lượng máu có thể ít hoặc rất nhiều; đôi khi máu tự cầm nhưng tái phát; đôi khi là dấu hiệu cảnh báo cấp cứu.
Khám lâm sàng thường không đủ để xác định chính xác vị trí nhau, do đó siêu âm thai là công cụ chẩn đoán chủ yếu. Siêu âm qua bụng và siêu âm đầu dò âm đạo cho hình ảnh vị trí bánh nhau so với cổ trong; siêu âm Doppler giúp đánh giá mạch máu và bờ nhau. Khi hình ảnh mơ hồ hoặc khi nghi ngờ nhau bám sâu, bác sĩ có thể chỉ định MRI tiền sản để đánh giá mức độ xâm lấn của nhau vào cơ tử cung.
Xét nghiệm máu, theo dõi hemoglobin và các dấu hiệu mất máu, cùng theo dõi tim thai và biểu đồ chuyển dạ (monitoring) là phần không thể thiếu trong quản lý sản phụ có rau bám mép.
Phân loại theo lâm sàng và ý nghĩa điều trị
Rau bám mép thường được phân biệt với các dạng rau tiền đạo khác theo mức độ che phủ cổ tử cung: bám mép (marginal), bám cạnh, bám trung tâm. Ý nghĩa điều trị khác nhau: bám mép hay bám mép nhẹ có thể sinh ngã âm đạo nếu thai không che lấp lỗ trong, không chảy máu và ngôi thuận; nhưng nếu có chảy máu, hoặc khi siêu âm thấy bờ nhau tiến sát/che lấp cổ tử cung thì cần cân nhắc mổ chủ động.
Một yếu tố lâm sàng quan trọng: xuất huyết trong 3 tháng cuối là dấu hiệu cảnh báo cao, cần nhập viện theo dõi và chuẩn bị can thiệp kịp thời.
Nguyên tắc xử trí: cân bằng an toàn mẹ và thai
Mục tiêu xử trí là bảo toàn tính mạng mẹ đồng thời tối ưu hóa khả năng sống và trưởng thành của thai nhi. Chiến lược chung:
- Nếu thai còn non và chảy máu ít: nhập viện, nghỉ tại giường, theo dõi sát (tim thai, huyết động), truyền dịch/ truyền máu khi cần, dùng steroid nếu có nguy cơ sinh non để thúc đẩy trưởng thành phổi thai nhi.
- Nếu chảy máu nhiều, thai đủ tháng hoặc mẹ/ con nguy kịch: chỉ định mổ lấy thai khẩn cấp. Trong lúc mổ cần chuẩn bị đầy đủ truyền máu, ekip hồi sức, khả năng cắt tử cung (nếu chảy máu nặng hoặc nhau bám sâu).
- Nếu chuyển dạ và chảy máu ít, ngôi thai thuận: đôi khi có thể bấm ối để thử cầm máu; nếu không thành công hoặc có bất kỳ biểu hiện xấu nào, chuyển mổ ngay.
Trong những trường hợp có tiền căn mổ nhiều lần, nguy cơ nhau bám sâu (acceta/increta/percreta) cao hơn — và điều này đòi hỏi kế hoạch sinh mổ có ekip chuyên khoa, sẵn sàng cắt tử cung bán phần hoặc toàn phần kèm hồi sức.
Biến chứng và hậu quả dài hạn
Với mẹ: băng huyết, thiếu máu nặng, suy đa phủ tạng nếu mất máu nhiều, rối loạn đông máu, cần cắt tử cung — ảnh hưởng trực tiếp đến khả năng sinh sản sau này.
Với thai: suy thai, sinh non, nhẹ cân, tăng nguy cơ tử vong chu sinh; hậu quả dài hạn có thể là tăng nguy cơ các vấn đề phát triển nếu sinh non.
Do đó, quản lý tốt rau bám mép không chỉ cứu sống mẹ và con ở thời điểm sinh mà còn ảnh hưởng đến sức khỏe lâu dài của Mẹ và Bé và khả năng giáo dục trẻ thơ sau này.
Phòng ngừa và khuyến nghị thực tế cho thai phụ
- Khám thai định kỳ nghiêm túc: Siêu âm giai đoạn 18–22 tuần giúp phát hiện vị trí nhau; kiểm tra lại ở tam cá nguyệt thứ ba là cần thiết.
- Chuẩn bị sẵn sàng tiền sản: phụ nữ có tiền sử mổ đẻ, nạo thai cần được tư vấn kỹ trước khi mang thai lần nữa; cân nhắc sinh ở cơ sở có chuyên khoa sản đủ năng lực.
- Lối sống lành mạnh: tránh hút thuốc, chất kích thích; dinh dưỡng cân bằng để giảm nguy cơ biến chứng thai kỳ.
- Khi ra máu âm đạo: không tự xử lý tại nhà — đến ngay cơ sở y tế; giữ thái độ bình tĩnh, nghỉ ngơi và tránh làm việc gắng sức.
Các giảng viên Trường Cao đẳng Dược Sài Gòn nhắc nhở việc phòng ngừa bắt đầu từ kế hoạch mang thai: giảm yếu tố nguy cơ, theo dõi siêu âm định kỳ và chọn cơ sở sinh phù hợp chính là cách bảo vệ sức khỏe Mẹ và Bé lâu dài.

Rau bám mép là chẩn đoán quan trọng trong sản khoa vì tiềm ẩn nguy cơ chảy máu, sinh non và can thiệp phẫu thuật cấp cứu. Phát hiện sớm bằng siêu âm, theo dõi sát, chuẩn bị hồi sức và quyết định can thiệp đúng lúc là chìa khóa cứu sống mẹ và thai. Việc tuân thủ khám thai định kỳ, duy trì lối sống lành mạnh và hiểu biết về thai kỳ không chỉ bảo vệ sức khỏe trước mắt mà còn góp phần xây dựng nền tảng vững chắc cho sự phát triển tương lai — một phần thiết yếu trong giáo dục trẻ thơ và chăm sóc sức khỏe Mẹ và Bé.